Súvisiace články
-
Pacient s pálením dutiny ústní v ordinaci stomatologa a praktického lékaře
Pacient s pálením dutiny ústní v ordinaci stomatologa a praktického lékaře -
Průvodce pro lékaře ošetřující pacienty s orálním lichen planus
Průvodce pro lékaře ošetřující pacienty s orálním lichen planus -
Pacient se suchostí dutiny ústní v ordinaci praktického stomatologa a praktického lékaře
Pacient se suchostí dutiny ústní v ordinaci praktického stomatologa a praktického lékaře
ÚVOD
Pacienti s pálením dutiny ústní mohou být významně početně zastoupeni nejen v odborných ambulancích specialistů zaměřených na léčbu onemocnění ústních sliznic, ale i v ordinacích praktických lékařů, praktických stomatologů, otorinolaryngologů či dalších specialistů. Diagnosticko-terapeutický algoritmus u pacientů s pálením dutiny ústní vyžaduje multidisciplinární přístup a dostatečnou úroveň spolupráce pacienta. Nomenklatura pro „pálení“ dutiny ústní prošla velmi dynamickým vývojem, který stále není u konce. Lékaři, kteří se věnují péči o pacienty s pálením dutiny ústní, se dosud mohli setkat s názvy jako glossopyrosis, glossodynie (oba názvy reflektují maximum obtíží na jazyku) či stomatodynie.
V posledních letech je odbornou veřejností přijímaný název „burning mouth syndrome“ (BMS), který, ač je stále podrobován četným diskuzím, bude použit i pro účely tohoto sdělení. Standardně se BMS dělí na formu primární, kdy se u pacienta nepodaří prokázat žádnou objektivní příčinu (viz níže) pálení orálních sliznic, a formu sekundární, kdy lze na základě laboratorního a klinického vyšetření o konkrétní příčině (lokální či systémové) či příčinách uvažovat. Je nutné zdůraznit, že u více než poloviny pacientů není možné určit vyvolávající faktor BMS. Diagnóza BMS je typicky stanovena až s několikaměsíčním časovým odstupem od vzniku obtíží a předchází jí většinou velmi podrobná vyšetření.
Primární forma BMS
Primární BMS je diagnózou per exclusionem, která je spojena s absencí objektivní příčiny vzniklých slizničních obtíží. Uvažuje se o neuropatickém podkladu primární formy BMS. Pro primární BMS jsou definovány určité rizikové faktory, mezi které se řadí zejména deprese, anxieta či přítomnost jiného onemocnění, které se většinou prezentuje různě intenzivní bolestí (cefalea, onemocnění muskuloskeletálního systému, fibromyalgie...). Primární forma BMS se nejčastěji vyskytuje u žen v peri – a postmenopausálním období.
Sekundární forma BMS
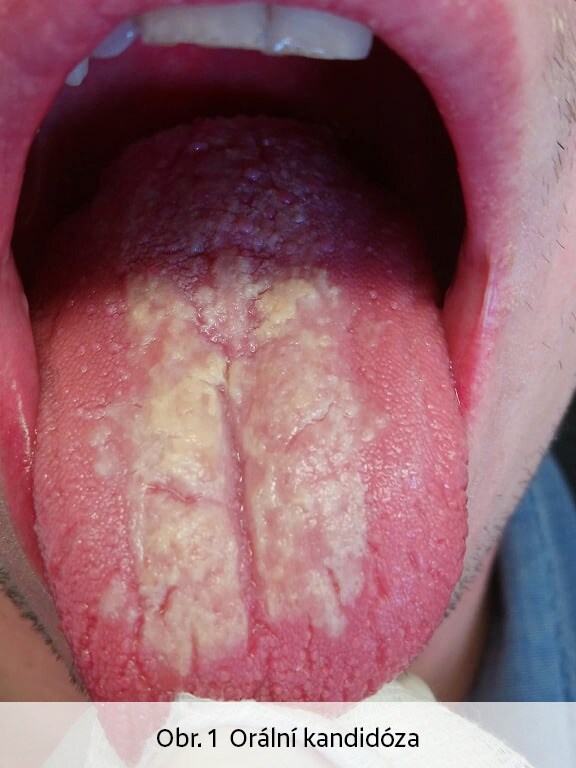
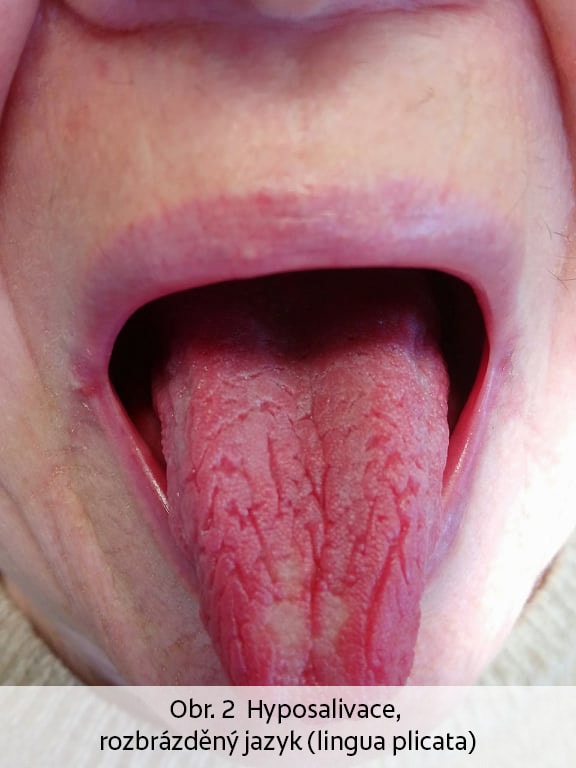
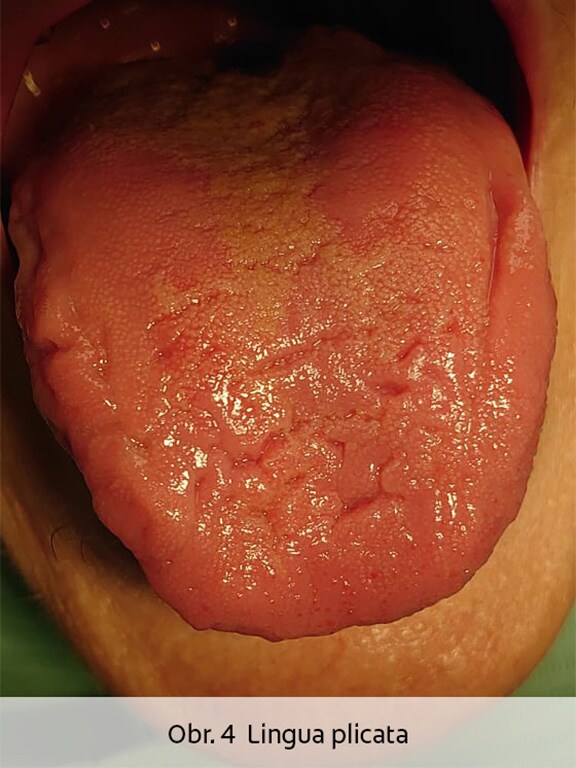
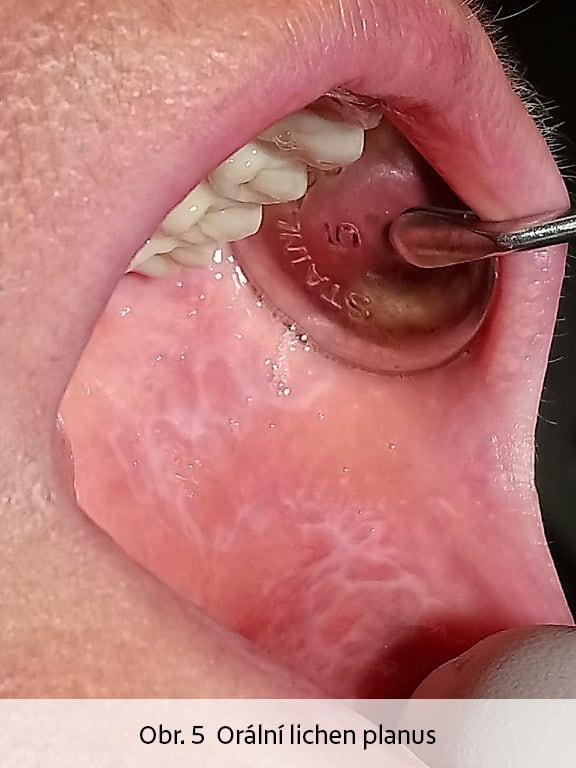
Sekundární BMS může mít řadu příčin. Z lokálních příčin je třeba uvést orální kandidózu (Obr.1), nedostatečnou slinnou sekreci (Obr. 2), mapovitý jazyk (Obr.3 Lingua geographica), rozbrázděný jazyk (Obr. 4 Lingua plicata) či atrofickou glositidu. Pálení orálních sliznic může být častým doprovodem imunitně podmíněných slizničních onemocnění, například orálního lichen planus (Obr. 5). Kontaktní alergická reakce na dentální materiály či prostředky orální hygieny se může projevovat pálením dutiny ústní. Syndrom spánkové apnoe a ronchopatie jsou mimo jiného důvodem vysychání ústních sliznic, jehož důsledkem může být zvýšená sensitivita měkkých tkání dutiny ústní a pocit „pálení“ úst zejména v ranních hodinách. BMS může být spojen s některými onemocněními (diabetes mellitus, gastroesofageální reflux či iktus), karencí vitamínů (zejména B řady), zinku a některých minerálů. Z léků, které mohou způsobit nepříjemné pálení v dutině ústní, lze jmenovat některé zástupce ACE inhibitorů (captopril), z dalších léků lithium, griseofulvin, či určitá antibiotika. Nelze opomenout fakt, že i pacienti s nedostatečnou úrovní dentální hygieny a kariézním chrupem si mohou stěžovat na pálení ústních sliznic, obdobně jako pacienti se závislostí na tabáku.
Charakteristika projevů BMS
U pacientů s BMS se lze většinou setkat s velmi bohatým popisem jejich obtíží. Pacienti mohou nepříjemné příznaky v ústech spojené s BMS popisovat jako již zmíněné „pálení“, či „horkost“, „brnění“ úst, případně jako pocit „písku“ v dutině ústní. Velmi častá je stížnost na pocit „opařených“ orálních sliznic. Typická je bilaterální orientace obtíží, které pacient lokalizuje do oblasti předních dvou třetin dutiny ústní, a to především do apikální oblasti až prvních dvou třetin jazyka. Méně často jsou subjektivní stesky situovány do krajiny spodiny jazyka a orofaryngu. Kromě zvýšené senzitivity orálních sliznic pacienti s BMS (především s primární formou) často vnímají i alteraci v chuťovém vjemu (dysgeusie) doprovázenou subjektivním pocitem nedostatečné slinné sekrece (xerostomie). Nepříjemné pocity v ústech u BMS v průběhu dne progredují, ale neinterferují s kvalitou spánku. Zmírnění až vymizení příznaků BMS pacienti popisují při požívaní potravin a tekutin.
DIAGNOSTICKO-TERAPEUTICKÝ ALGORITMUS U PACIENTŮ S BMS (cenný komentář k algoritmu poskytl Roy S. Rogers III., M.D., Department of Dermatology, Mayo Clinic)
Důsledné odebrání anamnestických údajů o pacientovi
Zhodnoceni pacientovy medikace, případně konzultování užívaných léků s ošetřujícím praktickým lékařem či internistou
Zhodnoceni tzv. „oral habits“ (pacientem používané prostředky dentální hygieny, zatínání zubů, chronická traumatizace měkkých tkání dutiny ústní…)
Pečlivé extraorální (palpační vyšetření slinných žláz, krčních uzlin) a intraorální vyšetření měkkých a tvrdých tkání dutiny ústní, sanace kariézních defektů, léčba plakem podmíněných parodontopatií, zhodnocení kvality stávající protetické a konzervační sanace (úprava převislých výplní, zajištění optimální retence a resistence snímatelných protéz, reinstruktáž péče o snímatelné náhrady...)
Zaznamenání historie ronchopatie, ústního dýchání (eventuálně konzultace na otorinolaryngologii)
Pokud je stomatologické vyšetření negativní a pacientovy obtíže přetrvávají, je možno z pozice stomatologa odeslat pacienta k ošetřujícímu praktickému lékaři, otorinolaryngologovi či pacientovi doporučit vyšetření specialistou, který je zaměřený prioritně na léčbu onemocnění ústních sliznic. V případě odesílání na oddělení disponující lékaři-specialisty na léčbu onemocnění ústních sliznic je většinou nutno počítat s dlouhou objednávací lhůtou ke specializovanému vyšetření
Při referování pacienta k praktickému lékaři či na pracoviště vyššího typu je podstatné pacienta vybavit žádankou k dalšímu odbornému vyšetření a lékařskou zprávou ze stomatologického vyšetření
Praktický lékař u pacientů s BMS zpravidla doplňuje laboratorní vyšetření sestávající se z krevního obrazu, vyšetření hladiny železa, zinku, vitamínů řady B včetně folátu, vitamínu D3 a glukózy. Některá z dalších laboratorních vyšetřeních (hladina hormonů štítné žlázy, vyšetření panelu antinukleárních protilátek-ANA protilátky) často patří do kompetence dalších specialistů (endokrinolog, revmatolog) a mohou významně pomoci identifikovat další možné příčiny pálení sliznic dutiny ústní (tyreopatie, autoimunitní onemocnění pojivové tkáně)
Stěr z dutiny ústní a kultivační mykologické vyšetření může potvrdit či vyloučit orální kandidózu, jejímž příznakem může být mimo jiného i pálení dutiny ústní. Vyšetření může provést praktický lékař či otorinolaryngolog
Příspěvek dalších lékařských oborů při péči o pacienty s BMS je neméně podstatný. Vhodně kladené dotazy na pacientův psychický stav mohou pomoci alespoň základně zhodnotit úroveň psychické kompenzace pacienta a mohou být užitečné při rozhodování o doplnění dalších cílených vyšetření (psychiatrie). Pomocné může být vyšetření gastroenterologem (vyloučení gastroesofageálního refluxu), otorinolaryngologem (chronická rinitis vedoucí k preferenci ústního dýchání, ronchopatie...), neurologem (doplnění některých zobrazovacích technik k vyšetření neurokrania) či revmatologem (doplnění některých laboratorních vyšetření, řešení chronického muskuloskeletálního onemocnění jako rizikového faktoru BMS).
TERAPEUTICKÉ MOŽNOSTI PRIMÁRNÍ A SEKUNDÁRNÍ FORMY BMS
Pacient musí být informován o časové náročnosti léčebného procesu. Zmírnění pálení dutiny ústní lze u primární formy BMS většinou pozorovat v řádu minimálně 6 až 12 měsíců, mnohdy i po delší době. Před zahájením léčby je velmi podstatné u všech pacientů s BMS optimalizovat jejich očekávání.
Léčba BMS je dlouhodobá a může vyžadovat vyzkoušení více terapeutických postupů a léčebných přípravků, nežli je dosaženo zmírnění symptomů BMS.
Aktivní účast pacienta při léčbě BMS je zcela zásadní. Změna životního stylu a určitých návyků je většinou nevyhnutelná a spočívá například v preferování nedráždivé stravy (vyloučení konzumace příliš kořeněných, výrazně solených potravin, čokolády, skořice, alkoholu), pravidelném popíjení nesycených neslazených nápojů (sipping), eliminaci dráždivých lokálních faktorů (zubní pasty s obsahem mentolu a sodium lauryl sulfátu-SLS) a ve snížení expozice nápojům s obsahem kofeinu. Důraz by měl být kladen na dostatečnou úroveň hygieny dutiny ústní, obdobně jako na pravidelné návštěvy stomatologa a dentální hygienistky.
Důležité je pacienty-kuřáky cigaret poučit o možnostech léčby závislosti na tabáku a motivovaného pacienta směřovat k intervenci kvalifikovanými odborníky (z pražských pracovišť jmenujeme Centrum pro závislé na tabáku, Fakultní poliklinika Karlovo náměstí 32, Praha 2).
Odborné názory na léčbu primární formy BMS jsou mnohdy rozdílné. V terapii primární formy BMS se někdy s úspěchem využívá kapsaicin ve formě roztoku či kyselina alfa-lipoová podávána v celkové denní dávce 600mg po dobu minimálně 12 týdnů. Řada pacientů s BMS významně profituje z pravidelného zvlhčování dutiny ústní umělou slinou. U některých pacientů je možné dosáhnout uspokojivého terapeutického efektu při lokální aplikaci 2 % lidokainu ve formě gelu nebo roztoku až 3x denně. Klonazepam v počáteční dávce 0,25mg s postupným navýšením na 2mg denně je velmi vyhledávaným terapeutikem pro primární formu BMS. Amitriptylin indikovaný k léčbě BMS se těší oblibě zejména v zahraničí. Gabapentin je někdy předepisován za účelem léčby BMS, avšak v této indikaci s nejistým terapeutickým výsledkem.
Při podezření na dominantní účast psychické alterace v etiologii BMS lze cílenou intervencí erudovaným specialistou (kognitivně-behaviorální terapie, relaxační techniky, management stresu...) docílit zmírnění obtíží spojených s BMS.
Pokud je uvažováno o příčině lokální či systémové, terapie této příčiny může vést ke zmírnění až úplnému vymizení pálení dutiny ústní. Je nutné pacientovi sdělit, že ke zlepšení jeho potíží může dojít, ale je to proces velmi pozvolný. I v případě aktivního řešení například nutriční deficience v podobě racionální suplementace některých vitamínů lze očekávat, že k optimalizaci sérové hladiny chybějícího vitamínu může dojít v řádu nejméně několika týdnů a ke zmírnění pálení orálních sliznic zpravidla dochází až po určitém, těžko odhadnutelném časovém úseku.
Závěr
BMS je charakterizován několika přívlastky. Jedná se o diagnózu překvapivě častou, komplexní a multifaktoriálně podmíněnou. Znatelný nedostatek specialistů profilovaných na léčbu onemocnění ústních sliznic na tuzemské scéně a současně stále narůstající počet pacientů s orálně slizničními chorobami patří mezi faktory, které mohou zvyšovat požadavky na léčbu těchto pacientů cestou praktického stomatologa, praktického lékaře či otorinolaryngologa. Zmínění specialisté jsou pacientem s BMS vyhledáváni prakticky nejčastěji. Terapeutického efektu u pacientů s BMS lze dosáhnout pouze tehdy, pokud multidisciplinární tým, sestávající se zejména z výše uvedených expertů, intenzivně pátrá po všech možných příčinách pálení dutiny ústní a aktivně přistupuje k terapii těchto příčin (léčba orální kandidózy, úprava chronické medikace, úprava stávající protetické rehabilitace...). Dostatečné poučení pacientů s BMS týkající se terapeutických možností, časové náročnosti léčby, obdobně jako optimalizace jejich očekávaní tvoří důležité pilíře úspěchu léčby BMS.
Reference
Roy S. Rogers III., M.D., Department of Dermatology, Mayo Clinic, osobni komunikace
Burning mouth syndrome. AskMayoExpert. Revidováno 3/2021.
Davis MD, Litin SC, Bundrick JB. Clinical pearls in dermatology 2018. Dis Mon. 2018 Aug;64(8):350-360. doi: 10.1016/j.disamonth.2018.05.001. Epub 2018 Jun 5. PMID: 29880264.
Treister N. Burning mouth syndrome. American Academy of Oral medicine. Patient Condition Information. Revidováno 1/2015.
Torgerson RR. Burning mouth syndrome. Dermatol Ther. 2010 May-Jun;23(3):291-8. doi: 10.1111/j.1529-8019.2010.01325.x. PMID: 20597947.
Morr Verenzuela CS, Davis MDP, Bruce AJ, Torgerson RR. Burning mouth syndrome: results of screening tests for vitamin and mineral deficiencies, thyroid hormone, and glucose levels-experience at Mayo Clinic over a decade. Int J Dermatol. 2017 Sep;56(9):952-956. doi: 10.1111/ijd.13634. Epub 2017 Apr 23. PMID: 28436021.
Obrazová dokumentace je vybrána z archivu autorky
Poděkování
Autorka s úctou děkuje za velmi cenné připomínky k tématu svému mentorovi Royi S. Rogersovi III., M.D.